糖尿病内科とは
糖尿病などの代謝疾患をはじめとする生活習慣病 ( 高血圧・脂質異常・痛風・肥満症など )の検査や治療を行う科です。
糖尿病とは、生活習慣病のひとつで日本では約740万人の方が発症し、糖尿病予備軍も含めると約1,600万人という、とても身近な病気です。のどの渇きや尿量が多い・症状が出ないなど、人それぞれ症状は異なりますが、血糖値やHA1c値が一定の基準を超えている場合、糖尿病であるという診断がなされます。
糖尿病の主な原因として、遺伝、生活習慣、肥満の3つがありますが、遺伝以外の要因については、普段の生活習慣を改善することで発症の可能性を抑える事ができますので、糖尿病予備軍の方は早期の診察と治療が大切です。
糖尿病を始めとする生活習慣病は、脳卒中、心筋梗塞など生命の危険に直結する重大な合併症を引き起こすリスクが高いため、特に自覚症状がないからと言って、そのままにしておくのは大変に危険です。
健康診断などでこれらの生活習慣病に関連する指摘を受けた場合は、早めに治療することをお薦めいたします。
【糖尿病内科に関するコンテンツ】
▼糖尿病内科で扱う病気と症状
| 糖尿病 |
血糖値が高いことからくる症状に、のどが乾き、倦怠感、血流の悪化、体のむくみ、抵抗力の低下など。
合併症により手足の痺れ、視力障害を始め動脈硬化など重大な健康障害の可能性があります。
|
| 高血圧 |
高血圧症は「声なき殺人者」といわれるほど、脳卒中や心臓病など致命的な合併症を起こす怖い病気。血圧が高めで、頭痛や耳鳴り、めまい、動悸、息切れなどの症状がある方は、早期に治療が必要です。
|
| 高脂血症 |
食べ過ぎや栄養の過剰摂取によって血液中のコレステロールや中性脂肪が増加した状態をいいます。自覚症状に乏しく放置しがちですが、動脈硬化によって突如、重篤な病気を引き起こす危険な状態です。 |
| 痛風 |
尿酸が結晶化し関節などに沈着して、ある日突然、足などの一部にに激痛を引き起こします。足首、くるぶし、膝の関節、手の指の付け根、手首など患部が赤く腫れる、炎症をおこすこともあります。
|
| 肥満症 |
体の脂肪細胞に中性脂肪がたまり過ぎている状態のことをいいます。特に内臓脂肪型肥満は、高血圧、糖尿病、高脂血症などの発症リスクが高いため体質の改善が必要です。
|
▼糖尿病について
血液中の血糖値が上昇し、尿に糖が出る病気です。
糖尿病の多くは遺伝的素因だけではなく高カロリーな食生活の継続、日頃の運動不足やストレスなどの生活習慣によります。
全身の血管、臓器に悪影響を与え、最初は無症状で経過しても放置していると、合併症を引き起こすことが、問題となる病気です。
合併症は3大合併症として、
神経障害、網膜症、腎症があり、この順番に進行すると考えられています。この他にも心筋梗塞、脳梗塞の危険も増すことが知られています。
したがって、初期からの良好な血糖コントロールが重要となります。
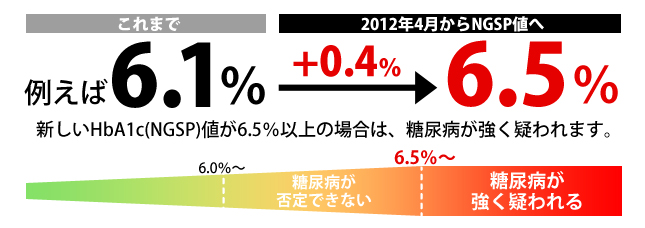
HbA1c数値の変更について
HbA1c(ヘモグロビン・エイワンシー)とは、過去1〜2ヵ月間の血糖値の平均値を反映し、糖尿病の診断にも使われます。
国際標準化に伴い、2012年4月から、新しいHbA1c(NGSP)が使われることになりました。
これまでのものから、およそ0.4%高くなります。
※以前のHbA1cの数値と比較するときは、0.4%引いて考えてください。
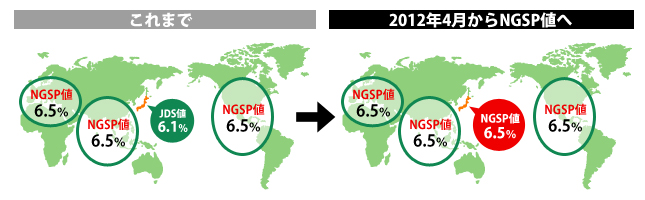
HbA1cには国際的に広く使用されているHbA1c(NGSP)
と、日本でこれまで使用されてきたHbA1c(JDS)があります。
今後は日本でも、HbA1c(NGSP)を使用することになりました。
糖尿病の分類
糖尿病は1型、2型、その他の特定のしくみ、疾患によるもの、妊娠糖尿病の4つに大きく分類されます。
| 1型 |
遺伝などでは無く、後天的な原因により、すい臓から出るインスリン(血糖値を下げる、唯一のホルモン)が分泌されなくなり発症します。インスリンが絶対的に不足している状態のため、必ずインスリンが必要になります。 |
| 2型 |
すい臓からでるインスリン(血糖値を下げる、唯一のホルモン)が、様々な原因で不足したり、その効き目が悪くなったりすることで血糖値が上昇しています。発症には家系などの遺伝要因や生活習慣などの環境要因が密接にかかわっており、いくつもの要因が重なり合って発症すると考えられています。
日本の糖尿病の90%以上を占めます。 |
| その他特定の型 |
内分泌系の病気や膵臓、肝臓の病気、ある種の薬剤、遺伝子異常などが原因で発症する糖尿病です。 |
| 妊娠糖尿病 |
妊娠中に初めて見つかる軽い糖代謝異常を、妊娠糖尿病といいます。(明らかな糖尿病は妊娠糖尿病には含めません) |
糖尿病の検査・診断
糖尿病は、診断時および初期に行われる検査と治療過程において効果や合併症の有無などを確認するために継続して行われる検査があります。
【診断時および初期に行われる検査】
血糖値による診断を行います。血糖値は診断のためにまず参考にされる検査値で、空腹時血糖値、随時血糖値、食後2時間血糖値、75g経口ブドウ糖負荷試験(75g OGTT)による血糖値などを測定し診断します。
【治療過程において継続して行われる検査(日常の検査)】
| インスリン分泌量の測定 |
インスリン分泌量を測定することによって病態が推定でき、1型糖尿病か2型糖尿病かを診断できます。 |
| 血糖値の測定 |
血糖値のコントロールがきちんとできているかどうかを把握するために、空腹時血糖値、食後2時間血糖値を定期的に測定します。 |
ヘモグロビンエーワンシー
(HbA1c) |
食事の影響を受けないため、血糖値のコントロールがきちんとできているかどうかを把握する指標として適しています。食事の影響を受ける血糖値とは異なり、採血時から過去1、2ヵ月間の平均血糖値を反映しています。 |
| グリコアルブミン |
HbA1cよりも血液中に存在する期間が短く、採血時から過去約2週間の平均血糖値を反映しています。 |
血圧、血清脂質
(コレステロール、中性脂肪) |
糖尿病の合併症である脳梗塞や心筋梗塞などの動脈硬化性疾患は、高血圧や脂質異常症(高脂血症)が重なる事で発症の危険度が高くなります。そのため、血圧や血清脂質のコントロールも重要になります。血圧値はご家庭でも測定できます。 |
| 視力検査、眼底検査、視野測定 |
三大合併症の一つである網膜症では、視力や視野の検査のほか、網膜や硝子体での新生血管や出血などを確認するため、眼底の血管や網膜などを調べます。 |
糖尿病の治療
糖尿病の殆どを占める、2型の方は、長年にわたる食生活が原因となっていることが主です。そのため、まず食事指導、運動療法等が基本となります。
食事療法、運動療法を十分に行っても、良好に血糖値がコントロールできない場合には薬物療法を併用します。また、インスリンが絶対的に不足している1型糖尿病の方にはインスリン注射による治療が基本となります。
飲み薬には、インスリン分泌をすい臓に働きかけて促す薬、食後の高血糖に対して血糖の吸収を遅らせる薬、インスリンの効果を高める薬、血糖値が高い時にのみ効果を発揮する薬などがあります。
| 食事療法 |
糖尿病のタイプ(1型や2型など)にかかわらず、糖尿病の治療において基本となる治療方法です。
糖尿病の食事療法では、食べてはいけない食品があるわけではなく何を食べても構いませんが、適正なエネルギー量を適正な栄養バランスで適正な時間に摂取することが重要になります。また、外食や間食、アルコール摂取時などは1日に摂取するエネルギー量が過剰になりがちですので、注意が必要です。 |
| 運動療法 |
食事療法とともに、糖尿病治療において基本となる治療法です。
運動によって、ブドウ糖や脂肪酸の体内での利用が促進されて血糖値を低下させたり、インスリン抵抗性を改善したりすることが知られています。ただし、合併症がある場合や薬剤で治療している場合は運動が制限されることもありますので、運動の種類や強さ、時間、回数などは医師の指導の下、適正に行うことが必要です。 |
| 薬物療法 |
糖尿病の薬物療法には、経口血糖降下薬とインスリン注射があります。
1型糖尿病ではインスリン注射が不可欠ですが、2型糖尿病では食事療法や運動療法を行っても血糖値が高い状態が改善されない場合は、まずは経口血糖降下薬を服用します。それにもかかわらず、血糖値が改善されない場合は、経口血糖降下薬の増量や2剤以上の併用、さらにはインスリン注射の併用や、インスリン注射への切り替えが行われます。 |
糖尿病の日常生活の注意点
糖尿病では治療における副作用や糖尿病症状により、日常生活に注意を要します。
【低血糖に注意しましょう】
糖尿病治療中において高い頻度でみられる副作用です。低血糖とは、一般に血糖値が70mg/dl以下になったときをいいます。
経口血糖降下薬やインスリン注射などの量を間違えたり、食事の時間が遅れたり、食事の量が少なかったり、いつもより長時間激しい身体活動を行ったりすることで引き起こされます。血糖値が下がりすぎることにより、脳内では主要なエネルギー源であるブドウ糖が不足して、さまざまな症状が生じます。
| 低血糖の症状 |
症状としては、冷や汗、ふらつき、動悸、頻脈、手指のふるえ、顔面蒼白、頭痛、目のかすみ、異常な空腹感、眠気(生あくび)、さらにひどくなると、意識レベルの低下、異常行動、けいれん、昏睡などを生じます。 |
| 低血糖の予防 |
低血糖を予防するためには、まずは、いつもの食事や運動の量や時間などを変更しないことです。さらに、薬剤の服用(インスリン注射も含む)については主治医の指示を必ず守ることが重要です。 |
| 症状が現れたら |
低血糖と感じたら絶対にガマンせず、ブドウ糖(5~10g)や糖を含む飲料水を取って、安静にしてください。α-グルコシダーゼ阻害薬を服用している場合は、必ずブドウ糖を摂取してください。摂取から約15分すぎても症状が改善しない場合は、もう一度摂取します。おさまらない場合は直ちに医療機関に連絡してください。
低血糖は突然起こりますので、外出時には角砂糖やブドウ糖、あめなどを常に持ち歩くようにしてください。 患者さんの意識がなくなったときは、応急処置として、グルカゴンが手元にあればご家族が注射します。一時的に意識が回復したとしても、必ず医療機関を受診してください。 |
【シックデイ(病気になったとき)に注意しましょう】
「シックデイ」とは、糖尿病治療中に風邪をひいて熱がでたり、下痢や嘔吐、食欲不振などで、いつも通りに食事ができない状態のことを言います。このような体調の悪いときには血糖コントロールが乱れ、高血糖になったり、食事が十分に取れず血糖値がいつもより低くなったりするため、経口血糖降下薬の服用やインスリン注射の量と時間などをどのように調整するか、あらかじめ受診時に相談しておくことが重要です。
また、すぐに医療機関に連絡し、指示を受けるようにしてください。必要な場合は、すぐに受診しましょう。
体調がすぐれないときは早めに対処することが大切です。
【入浴・シャワーは気をつけましょう】
神経障害では、ちょっとしたケガに気づかないことがあります。また、足先の感覚が鈍り、熱さを感じないことがあります。やけどを防ぐために、湯船に入る前やシャワーを浴びる前には、必ず手などで湯加減を確かめてください。
【足のケア(フットケア)をしましょう】
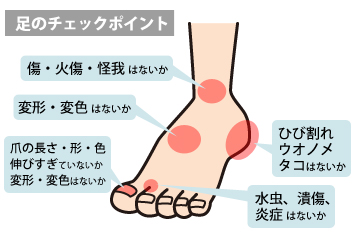
糖尿病患者さんは、血行障害や神経障害などで足病変を合併しやすくなっていますので、足の手入れはとても大切です。
足は常に清潔に保ち、足の観察を毎日して傷がないか確かめましょう。家族にも定期的(1週間に1回くらい)に足を見てもらいましょう。
靴はきちんと足に合ったサイズを選び、下駄、サンダルは、傷をつくりやすいのではかないようにしましょう。
靴を履く前には中に小石や針などの異物が入っていないかをよく確認してください。靴下は白の通気性のよい綿のものを選び、毎日履き替えましょう。
また、爪は深爪をしないように気をつけ、一直線に切り、水虫やタコなどは皮膚科で治療してもらいましょう。湯たんぽや電気あんかなどはやけどの原因になるので使わないようにしてください。
この他に、常に足の指の間を乾燥させておくことも足の状態を良好に保つために重要です。
▼高血圧について
私たちの血圧は、からだを動かす等ちょっとしたことで上昇します。こうした一時的な血圧上昇は、高血圧とはいいません。
高血圧とは、安静状態での血圧が慢性的に正常値よりも高い状態をいいます。
肥満が一番の原因と言われていますが、その他の原因として、遺伝や食事、喫煙、運動不足、腎臓の病気やホルモンの異常などで起こることもあります。高血圧になると血管に常に負担がかかるため、血管の内壁が傷ついたり、柔軟性がなくなって固くなったりして、動脈硬化を起こしやすくなります。
▼脂質異常症(高脂血症)について
脂質異常症というのは、血液中の脂質、具体的にはコレステロールや中性脂肪(代表的なものはトリグリセリド)が、多過ぎる病気のことです。
血液の中には、ある程度の量のコレステロールや中性脂肪などの脂肪成分(脂質)があるのが普通ですが、その量が増えすぎてしまうと、高脂血症(脂質異常症)であるとされます。
高脂血症は自覚症状がないので、検査で指摘されてもあまり重く考えずに放置してしまう方もいます。
しかし、それは大きな間違いです。高脂血症の状態が長く続くと、血管に異常が起こり、脳卒中、狭心症、心筋梗塞などになる確率が高くなってしまいます。
▼痛風について
痛風は尿酸が体の中にたまり、それが結晶になって激しい関節炎を伴う症状になる病気です。医学研究が進み、良い薬も開発されたため正しい治療を受ければ全く健康な生活が送れます。しかし、放置すると激しい関節の痛みを繰り返したり、体のあちこちに結節が出来たり、腎臓が悪くなったりする重大な病気でもあります。
痛風が起きる前に血液の尿酸値が高い状態が長く続きます。これを高尿酸血症と言います。それを放置すると、ある日突然、足の親ゆびの付け根などの関節が赤く腫れて痛みだします。痛みは激烈で、耐えがたいほどの痛みです。発作的な症状なので痛風発作と呼びますが、これはたいていの場合、1週間から10日たつとしだいに治まって、しばらくすると全く症状がなくなります。痛風発作は、炎症を抑える薬を服用すると比較的早く治る事が多いです。ただし油断は禁物で、多くの場合1年以内にまた同じような発作がおこります。そして繰り返しているうちに、足首や膝の関節まで腫れはじめ、発作の間隔が次第に短くなってきます。このころになると、関節の痛みだけでなく、関節の周囲や身体のどこかに結節ができたり。腎臓が悪くなったり、尿路結石が出来たりする人が出てきます。最終的には重症の慢性痛風になる可能性も高いので放置するのは危険です。
また、血清尿酸値の高い人は心血管障害や脳血管障害の可能性が他の人より高い事がわかっています。これを防ぐためには尿酸値以外の動脈硬化のリスク因子にも注意する必要があります。
痛風にかかるのは20歳以降の男性が多いです。血清尿酸値は遺伝と環境の両方が関係するので、それらの知識を持ったうえで対処する必要があります。専門知識を持った医師に相談の上、患者さんに応じた治療が必要です。
▼肥満症について
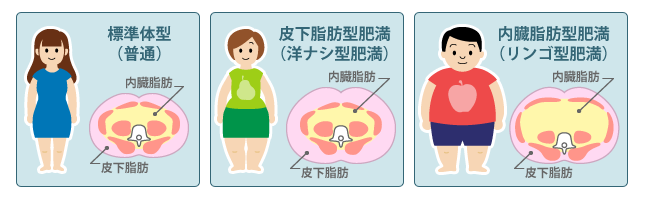
太り具合は同じでも…

肥満とは、脂肪組織が過剰に蓄積された状態です。また、BMI(体格指数)25を超えると合併症の発症頻度が高くなります。
しかし、個々の例では高血圧や代謝異常が必ずしも肥満の程度と相関するわけではなく、肥満といっても病的なものとそうでないものがあり、臨床上これを分けて考えることが重要となってきます。
そのため、単なる「肥満」という呼び方とは区別して、医学的にみて減量治療の必要な肥満を「肥満症」と診断しています。
危険な肥満のタイプとは
肥満症とは、「肥満に起因し健康障害を合併するか、臨床的にその合併症が予測される場合で、医学的に減量を必要とする病態」と定義づけられています。
研究によって、「肥満者の合併症の発症は、体格指数(BMI)よりも体脂肪の分布の仕方により強い関連性がある」ことが明らかになっています。
肥満症は、身体のどの部位に脂肪が蓄積しているかによって、内臓の周囲に脂肪がたまる内臓脂肪型肥満と、お腹の皮下に脂肪がたまる皮下脂肪型肥満に分類されます。
内臓脂肪型肥満は、主としてお腹から上に脂肪のたまる上半身肥満で、その体型の特徴から「りんご型肥満」とも呼ばれ男性に多い肥満です。
一方、皮下脂肪型肥満は、お腹から下半身にかけて脂肪のたまる下半身肥満で、その体型の特徴から「洋なし型肥満」とも呼ばれ女性に多い肥満です。
この分類で合併症を発症しやすいのは、内臓脂肪型肥満の方だといわれています。

 と、日本でこれまで使用されてきたHbA1c(JDS)があります。
今後は日本でも、HbA1c(NGSP)を使用することになりました。
と、日本でこれまで使用されてきたHbA1c(JDS)があります。
今後は日本でも、HbA1c(NGSP)を使用することになりました。 
 糖尿病患者さんは、血行障害や神経障害などで足病変を合併しやすくなっていますので、足の手入れはとても大切です。
糖尿病患者さんは、血行障害や神経障害などで足病変を合併しやすくなっていますので、足の手入れはとても大切です。 肥満とは、脂肪組織が過剰に蓄積された状態です。また、BMI(体格指数)25を超えると合併症の発症頻度が高くなります。
しかし、個々の例では高血圧や代謝異常が必ずしも肥満の程度と相関するわけではなく、肥満といっても病的なものとそうでないものがあり、臨床上これを分けて考えることが重要となってきます。
そのため、単なる「肥満」という呼び方とは区別して、医学的にみて減量治療の必要な肥満を「肥満症」と診断しています。
肥満とは、脂肪組織が過剰に蓄積された状態です。また、BMI(体格指数)25を超えると合併症の発症頻度が高くなります。
しかし、個々の例では高血圧や代謝異常が必ずしも肥満の程度と相関するわけではなく、肥満といっても病的なものとそうでないものがあり、臨床上これを分けて考えることが重要となってきます。
そのため、単なる「肥満」という呼び方とは区別して、医学的にみて減量治療の必要な肥満を「肥満症」と診断しています。
